PSEUDOMONAS AERUGINOSA: PERFIL DE RESISTÊNCIA ANTIMICROBIANA E PRINCIPAIS SÍTIOS DE INFECÇÃO DE AMOSTRAS COLHIDAS DE PACIENTES IMUNOSSUPRIMIDOS
PSEUDOMONAS AERUGINOSA: ANTIMICROBIAL RESISTANCE PROFILE AND MAIN INFECTION SITES OF SAMPLES COLLECTED FROM IMMUNOSUPPRESSED PATIENTS
PSEUDOMONAS AERUGINOSA: PERFIL DE RESISTENCIA ANTIMICROBIANA Y PRINCIPALES SITIOS DE INFECCIÓN DE MUESTRAS RECOGIDAS DE PACIENTES INMUNOSUPRIDOS
Arimatéia Portela de Azevedo. Enfermeiro Mestre – coordenador da Comissão de Controle de Infecção Hospitalar-CCIH da Fundação de Medicina Tropical Dr. Heitor Vieira Dourado Av. Pedro Teixeira, s/n - Dom Pedro, Manaus - AM, CEP: 69040-000 Professor do curso de enfermagem na Universidade Nilton Lins . ORCID: https://orcid.org/0000-0002-9250-1165
Daiane Teixeira de Sousa Marinho. Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0001-5610-8019
Emilly Rodrigues da Conceição. Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0001-5634-2323
Dileani Barbosa. Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0003-2142-9423
Suzete Gomes Faria. Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0003-0697-0991
Jamily da Silva Nascimento. Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0002-7297-4723
Madlene de Oliveira Lima Neves
Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0002-5614-1238
Tatiana Vieira da Silva
Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0002-1281-1332
Iraide Oliveira da Fonseca
Graduanda em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil.ORCID: https://orcid.org/0000-0003-1445-2182
Guilherme Nascimento Lima
Graduando em enfermagem no Centro Universitário Nilton Lins – UNINILTONLINS: Av. Prof. Nilton Lins, 3259 – Flores. CEP 69058-030 – Manaus, AM - Brasil. ORCID: https://orcid.org/0000-0002-7777-3381
RESUMO
Introdução: A Pseudomonas aeruginosa é uma bactéria causadora de infecções hospitalares principalmente em pacientes imunossuprimidos podendo ocasionar infecções oportunistas. Objetivo: Descrever o perfil de resistência antimicrobiana da Pseudomonas aeruginosa e os principais sítios de infecção de amostras colhidas de pacientes internados na UTI´s para pediátricos e adultos de uma unidade de referência em doenças tropicais no Amazonas. Metodologia: Pesquisa retrospectiva, descritiva realizada a partir da coleta de dados existentes nas planilhas de notificação de Infecção Relacionadas a Assistência à Saúde-IRAS existentes no banco de dados da Comissão de Controle de Infecção Hospitalar-CCIH. Resultados: No período de doze meses foram notificadas 42 infecções intra-hospitalares, destas, 6,7% foram causadas por Pseudomonas aeruginosa resistente aos carbapenêmicos (imipenem e/ou meropenem) e a maioria ocorreram nas enfermarias (49,7%) mas houve um número bem expressivos de casos na UTI para pacientes adultos (34,6%) e o sitio mais acometido foi o trato respiratório (62,5%). Conclusão: A redução de infecções graves em pacientes internados com P.aeruginosa depende do início rápido da terapia antimicrobiana e adequada, para isso, requer atividade de vigilância da resistência farmacológica em cada instituição afim de evitar cepas altamente resistentes aos fármacos utilizados.
Palavras-chave: imunossupressão, doenças transmissíveis, Infecção por Pseudomonas aeruginosa, biofilmes
ABSTRACT
Introduction: Pseudomonas aeruginosa is a bacterium that causes nosocomial infections mainly in immunosuppressed patients and can cause opportunistic infections. Objective: To describe the antimicrobial resistance profile of Pseudomonas aeruginosa and the main sites of infection in samples collected from patients admitted to pediatric and adult ICUs at a reference unit for tropical diseases in the Amazon. Methodology: Retrospective, descriptive research carried out from the collection of existing data in the Health Care-Related Infection-IRAS notification spreadsheets existing in the Hospital Infection Control Commission-CCIH database. Results: In the twelve-month period, 42 intra-hospital infections were reported, of which 6.7% were caused by Pseudomonas aeruginosa resistant to carbapenems (imipenem and/or meropenem) and most occurred in the wards (49.7%) but there were a very expressive number of cases in the ICU for adult patients (34.6%) and the most affected site was the respiratory tract (62.5%). Conclusion: The reduction of serious infections in hospitalized patients with P.aeruginosa depends on the rapid initiation of antimicrobial therapy and appropriate, therefore, requires surveillance activity of pharmacological resistance in each institution in order to avoid strains that are highly resistant to the drugs used.
Keywords: immunosuppression, communicable diseases, Pseudomonas aeruginosa infection, biofilms
RESUMEN
Introducción: Pseudomonas aeruginosa es una bacteria que causa infecciones nosocomiales principalmente en pacientes inmunodeprimidos y puede causar infecciones oportunistas. Objetivo: Describir el perfil de resistencia antimicrobiana de Pseudomonas aeruginosa y los principales sitios de infección en muestras recolectadas de pacientes ingresados en UCI pediátricas y de adultos en una unidad de referencia para enfermedades tropicales en la Amazonía. Metodología: Investigación retrospectiva, descriptiva, realizada a partir de la recolección de datos existentes en las planillas de notificación de Infecciones Relacionadas con la Atención de la Salud-IRAS existentes en la base de datos de la Comisión de Control de Infecciones Hospitalarias-CCIH. Resultados: En el período de doce meses se reportaron 42 infecciones intrahospitalarias, de las cuales el 6,7% fueron causadas por Pseudomonas aeruginosa resistente a carbapenémicos (imipenem y/o meropenem) y la mayoría se presentó en las salas (49,7%) pero hubo una número muy expresivo de casos en la UCI para pacientes adultos (34,6%) y el sitio más afectado fue el tracto respiratorio (62,5%). Conclusión: La reducción de infecciones graves en pacientes hospitalizados con P.aeruginosa depende del inicio rápido y adecuado de la terapia antimicrobiana, por lo tanto, requiere una actividad de vigilancia de la resistencia farmacológica en cada institución para evitar cepas altamente resistentes a los medicamentos utilizados.
Palabras clave: inmunosupresión, enfermedades transmisibles, infección por Pseudomonas aeruginosa, biopelículas.
RECEBIDO: 20/12/2022
APROVADO: 11/03/2023
INTRODUÇÃO
Pseudomonas aeruginosa é um patógeno comumente encontrado em qualquer parte do mundo e em vários locais na natureza. É também relacionada a infecções hospitalares, principalmente em pacientes internados na UTI (Unidade de Terapia Intensiva) sendo capaz de se aderir a diversos materiais podendo ocasionar infecções oportunistas 1, 2.
No Brasil, ela é considerada importante causadora de infecções nosocomial (hospitalar), sendo o microrganismo mais prevalente associado a infecção primária da corrente sanguínea em unidades de terapia intensiva (UTI) e além do mais as estatísticas mostram registros de um número significativo de amostras isoladas de pacientes com infecções hospitalares que não são sensíveis aos carbapenêmicos de espectro estendido3, 4, 5.
Em comparação a outras instituições de saúde, a maior incidência de infecções causadas por esta bactéria ocorre em hospitais de ensino ou universitários devido à variedade de doenças, à realização de procedimentos de alta complexidade, aos longos períodos de internação e ao contato de pacientes com diversos profissionais da saúde incluindo-se estudantes com insuficiente habilidade técnica em realizar procedimentos invasivos de maneira asséptica correta6, 7, 9.
Dados recentes do Antimicrobial Resistance Surveillance Program (SENTRY), mostraram que a P. aeruginosa foi a bactéria mais frequentemente isolado em pacientes com pneumonia hospitalar relacionadas à ventilação mecânica, a segunda causa foi infecção de ferida e a terceira foi em infecções da corrente sanguínea10.
O modo de crescimento desse microrganismo inicia-se por células planctônicas ou formadoras de biofilme que é observada em mais de 25% dos pacientes com fibrose cística até 6 anos de idade e em cerca de 70% de pacientes com idade acima de 18 anos nos EUA. No Brasil, cerca de 50% dos pacientes entre 10 e 15 anos têm isolamento deste microrganismo no escarro, conforme dados do Registro Brasileiro de Fibrose Cística11.
As Infecções em Serviços de Saúde (ISS) são consideradas um problema de saúde pública causando impacto na morbimortalidade no tempo de internação e nos custos com procedimentos diagnósticos e terapêuticos além de repercutir nas relações emocionais socioeconômicas do paciente, da família e comunidade12.
Em ambientes de internação ela comumente a P. aeruginosa é encontrada em pias, bandejas, tubos e máscaras respiratórias, endoscópios, laringoscópios, colírios, prontuários, leitos, medicamentos, corantes e desinfetantes, também pode estar presente na pele garganta e nas fezes de indivíduos hospitalizados imunodeprimidos podendo ser considerada oportunista, uma vez que causa doença em indivíduos com o sistema imunológico comprometido devido alguma patologia primária9, 10, 13.
A utilização de drogas antimicrobianas tem sido crescente desde o surgimento da penicilina no final da primeira metade do século XX. A partir da década de 1940 essas drogas reduziram drasticamente a morbidade e a mortalidade relacionadas às enfermidades infecciosas mas as bactérias e outros microrganismos patógenos possuem notável capacidade de se tornarem resistentes a elas, principalmente em decorrência do uso irracional ou inadequado delas, tornando-se atualmente um objeto de preocupação, merecendo destaque na área da saúde14.
A importância clínica da infecção por esse patógeno caracteriza-se pela expressão de múltiplas resistências a antibacterianos associada a uma difícil erradicação da doença, consequentemente com elevados índices de morbidade e mortalidade15.
Essa bactéria é um dos principais microrganismos recuperados de efluentes hospitalares e é capaz de persistir por longos períodos em ambientes adversos e desenvolver resistência a agentes antimicrobianos além de apresentar baixo nível de sensibilidade aos antimicrobianos e possuem diversos mecanismos de resistência16, 17.
É uma bactéria que não fermenta açúcar e tem odor característico quando isolada. Os portadores assintomáticos são um veículo importante de transmissão destes patógenos no ambiente hospitalar por não levantaram nenhum tipo de suspeita de que estão infectados18, 19.
Ela também tem recebido atenção pela frequência com que está relacionada a doenças em pacientes com comprometimento imunológico, como é o caso dos portadores da Síndrome da Imunodeficiência Adquirida-Aids e outras patologias, acompanhado de procedimentos invasivos, queimaduras e feridas operatórias, que se tornam porta de entrada para esta espécie20, 21, 22.
A infecção por P. aeruginosa depende do tecido ou órgão atingido, geralmente ocorre quando o paciente está acometido com alguma patologia, que é então utilizada como base facilitando a infecção. Após a invasão o microrganismo sintetiza uma cápsula polissacarídica e assim consegue enganar as células de defesa23. Raramente causa infecções em indivíduos saudáveis, pois sua relevância está em seu papel de patógeno oportunista, o que se relaciona com a condição do hospedeiro25.
Devido sua estrutura, esta espécie é naturalmente resistente a vários tipos de antibióticos graças a presença de uma barreira de permeabilidade oferecida por sua membrana exterior formada por Lipopolissacarídeo (L.P.S.) responsável pelo desencadear dos sintomas e quando as bactérias Gram-negativas invadem o sistema circulatório o lipopolissacarídeo desencadeia uma série de sintomas, como: febre alta, queda da pressão arterial, oligúria, leucocitose ou leucopenia, coagulação intravascular disseminada (CID), e síndrome da angústia respiratória do adulto24.
Pesquisas recentes revelaram que a maioria dos surtos de infecções por P. aeruginosa, ocorrem em hospitais pediátricos, UTI neonatal, unidades de queimados e oncologia, levando ao grande aumento da morbimortalidade25, 26.
Apesar dos esforços de vários pesquisadores brasileiros, os dados publicados referentes à epidemiologia de contágio desse patógeno, em sua maioria, não são representativos da realidade do país e muitas vezes, inexistentes. Segundo a Agência Nacional de Vigilância Sanitária-ANVISA, os estudos multicêntricos incluem poucos centros brasileiros e um número pequeno de amostras aquém da realidade de um país continental que investe tão pouco em um tema tão relevante27.
Diante da problemática analisada, o objetivo principal deste estudo foi descrever o perfil de resistência antimicrobiana da Pseudomonas aeruginosa e os principais sítios de infecção de amostras colhidas de pacientes internados nas enfermarias e UTI´s para pacientes pediátricos e adultos de um hospital referência para pacientes portadores de doenças infectocontagiosas.
MATERIAL E MÉTODOS
Tratou-se de uma pesquisa retrospectiva, descritiva que foi realizada a partir da coleta de dados existentes nas planilhas de notificação de infecções relacionadas à assistência à saúde armazenadas no banco de dados da Comissão de Controle de Infecção Hospitalar-CCIH.
Este foi um estudo vertente de um projeto maior aprovado pelo CEP, sob o CAAE 06402512.5.0000.0005.
O local onde o estudo foi realizado é um hospital universitário, terciário, referência em doenças infectocontagiosas no Amazonas que tem suas ações voltadas ao diagnóstico e tratamento de doenças infecciosas e parasitárias, ou características endêmicas, emergentes e emergentes na região.
RESULTADOS E DISCUSSÃO
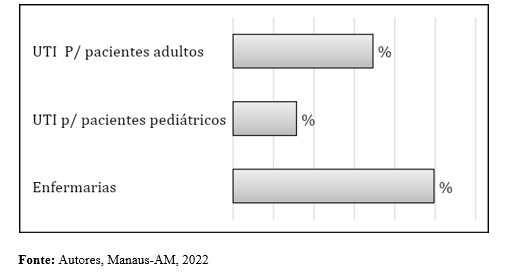
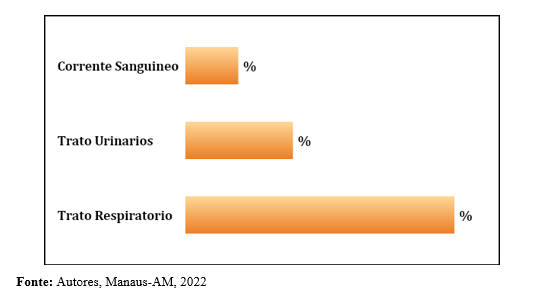
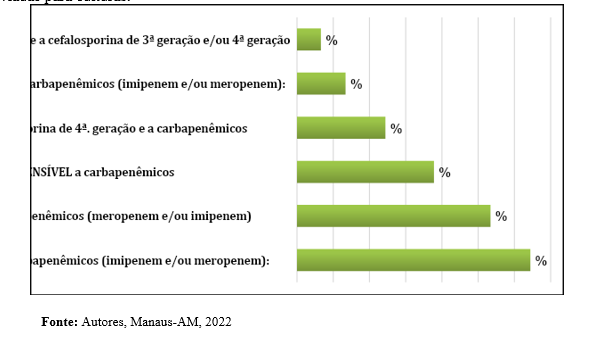
No período de doze meses foram notificadas 42 infecções intra-hospitalares, destas, 6,7% foram causadas por Pseudomonas aeruginosa resistente aos carbapenêmicos (imipenem e/ou meropenem) e a maioria ocorreram nas enfermarias (49,7%) mas houve um número bem expressivos de casos na UTI para pacientes adultos (34,6%) e o sítio mais acometido foi o trato respiratório (62,5%).
Gráfico 01: Setor de ocorrência das infecções causadas por Pseudomonas aeruginosa entre pacientes internados no período.
Pesquisadores informaram que os principais motivos por esses altos índices de contagil por este patógeno é que os pacientes hospitalizados, em especial, na Unidade de Terapia Intensiva, são particularmente mais susceptíveis à infecção hospitalar, dada as suas condições clínicas, que exigem procedimentos invasivos e terapia antimicrobiana26, 28.
Pseudomonas aeruginosa é um patógeno humano-oportunista que causa infecções agudas e crônicas devastadoras principalmente em indivíduos com sistema imunológico comprometido. Sua persistência é altamente notória em ambientes clínicos e isso é atribuído à sua capacidade de formar biofilmes resistentes a antibióticos29.
Gráfico 02: Sítios mais frequentemente infectados por P. aeruginosa em pacientes internados no período;
Autores informaram que quase todos os equipamentos e materiais hospitalares, principalmente com componentes líquidos, podem servir de reservatório para essa bactéria, incluindo equipamentos de ventilação assistida, fluídos de administração intravenosa, e até desinfetantes 29, 30.
O sistema respiratório é o sítio mais acometido entre os infectados por esse patógeno já em condição de multirresistente que figura como microrganismo mais associado à aquisição de pneumonia relacionada à ventilação mecânica, como mostram recentes pesquisas e sistemas de vigilância31.
Frequentemente os antimicrobianos existentes hoje no mercado têm exibido eficácia limitada devido à adaptabilidade e alta resistência intrínseca a antibióticos desse microrganismo aumentando assim a mortalidade. Além disso, o tratamento dessas infecções também é dificultado pela capacidade que o mesmo tem de formar biofilmes que os protegem do estresse ambiental circundante, impede a fagocitose e, assim, confere capacidade de colonização e persistência a longo prazo32.
Gráfico 03: Perfil de resistência antimicrobiana das P. aeruginosa encontradas em amostras enviadas para culturas.
Também se observou (Gráfico 01) uma sensível elevação no número de casos de multirresistência em pacientes das enfermarias (49,7%), provavelmente devido ao fato de, a maioria dos mesmos serem portadores de alguma enfermidade imunossupressora ou com longos períodos de internação.
Foi evidenciado, também, (Figura 02), que o sítio mais acometido foi o respiratório (62,5%) em indivíduos sob ventilação mecânica (VM). Autores relatam valores muitos parecidos ao que foi encontrado por este estudo. Provavelmente em virtude da ventilação mecânica ser um procedimento ser altamente invasivo e ter um período de uso prolongado, assim facilitando a infecção deste sitio31, 32.
Foi encontrado uma expressiva ocorrência de resistência aos carbapenêmicos (Figura 03) que segundo autores é o último recurso na terapêutica envolvendo microrganismos multirresistentes, configurando assim um grande desafio para a indústria farmacêutica e equipes multidisciplinares de saúde33.
Os carbapenêmicos são considerados as mais recentes linhas de defesa contra infecções por microrganismos multirresistentes, sendo considerados um marco na terapia antimicrobiana por possuírem amplo espectro e atividade in vitro contra amostras de gram-positivos, gram-negativos e anaeróbios, sendo indicados especialmente para a terapêutica de infecções hospitalares complicadas. Em casos de desenvolvimento de resistência bacteriana a outros fármacos, no entanto, o desenvolvimento de bactérias multirresistentes a esta classe medicamentosa tem prejudicado o tratamento farmacológico, levando ao aumento da permanência em internações hospitalares26.
Entretanto, prescrições irracionais ou sem cautela desses fármacos têm gerado complicações, devido ao aumento progressivo de resistência bacteriana27, 33.
O programa Meropenem Yearly Susceptibility Test Information Collection (MYSTIC), avaliando 20 hospitais brasileiros, observou que a P. aeruginosa era a bactéria gram negativo mais frequentemente isolado com resistência em 64% para o meropenem, 63,8% para piperacilina/tazobactam e 63,4% para amicacina31.
Pesquisa sobre caracterização molecular de Pseudomonas aeruginosa resistentes a carbapenêmicos e produtoras de metalo-β-lactamase isoladas em hemoculturas de crianças e adolescentes com câncer, mostrou que a maioria das amostras analisadas também eram resistentes aos carbapenêmicos32.
Pesquisas realizadas sobre a avaliação da resistência microbiana em hospitais privados do Brasil, também evidenciaram uma alta taxa de resistência deste microrganismo aos carbapenêmicos33.
CONCLUSÃO
As UTI ́s continuam sendo o local com maior índice de ocorrências de infecções por microrganismos multirresistentes, provavelmente em virtude do risco de infecção ser diretamente proporcional à gravidade da doença, condições nutricionais, natureza dos procedimentos diagnósticos e/ou terapêuticas, bem como, ao tempo de internação e principalmente procedimentos invasivos realizados nestes ambientes. Os cuidados de biossegurança devem ser imprescindíveis e levados muito a sério dando sempre ênfase no isolamento de barreiras por contato, gotículas e aerossóis. A falta de adesão ao uso de EPI´s, ou uso inadequado dos mesmos, também configura como um dos principais fatores de contaminações cruzadas por P. aeruginosa acendendo assim um alerta para a importância do uso adequado dos EPI´s para prevenção evitando com isso altos níveis de resistência mostrados nos gráficos deste estudo pois pode afetar o uso dos carbapenêmicos (Betalactâmicos de espectros estendidos), esse que é considerado o último recurso no tratamento desse tipo de infecções graves que ainda representam um percentual importante de resistências encontradas em antibiogramas de culturas. Medidas de prevenção das infecções hospitalares com procedimentos implementados de técnicas assépticas, manuseio cuidadoso dos materiais contaminados, insistência quanto à lavagem frequente das mãos, educação dos membros das equipes sobre medidas básicas de controle de infecções devem ser rotineiras para reforçar a importância de P. aeruginosa associada a casos de contaminação a partir de dispositivos hospitalares e a capacidade desta bactéria de resistir às drogas atualmente empregadas.
REFERÊNCIAS
- Ferraz, CCB et al. Fatores associados a infecções hospitalares causadas por microorganismos multirresistentes num hospital de ensino. PECIBES, 2016, 2, 52-57 | 52 Perspectivas Experimentais e Clínicas, Inovações Biomédicas e Educação em Saúde. Visualizado em: file:///C:/Users/33822280259/Downloads/1380-Texto%20do%20artigo-14892-1-10-20170918.pdf
- Santos IAL, Nogueira JMR, Mendonça FCR. Mechanisms responsible for antimicrobial resistance in Pseudomonas aeruginosa. RBAC. 2015;47(1-2):5-12. Visualizado em: https://www.arca.fiocruz.br/bitstream/icict/15160/3/RBAC%2047%20-%201-2%202015%20-%20ref.%20272.pdf
- Figueredo ACF et al. Pseudomonas aeruginosa: overview of the profile of resistance to carbapenems in Brazil. Brazilian Journal of Development, Curitiba, v.7, n.1, p. 9661-9672 jan. 2021. Visualizado em: file:///C:/Users/33822280259/Downloads/23742-61211-1-PB.pdf
- Cavalcanti FLDS et al. Mutational and acquired carbapenem resistance mechanisms in multidrug resistant Pseudomonas aeruginosa clinical isolates from Recife, Brazil. Memórias do Instituto Oswaldo Cruz: 2015, 110(8), 1003- 1009. Visualizado em: https://www.scielo.br/pdf/mioc/v110n8/0074-0276-mioc-0074-02760150233.pdf
- Araujo BF et al. Clinical and Molecular Epidemiology of Multidrug-Resistant P. aeruginosa carrying aac (6')-Ib-cr, qnrS1 and bla SPM Genes in Brazil. PloS one:2016, 11(5), e0155914. 17. Visualizado em: https://pubmed.ncbi.nlm.nih.gov/27219003/
- Hong DJ et al. Epidemiology and Characteristics of Metallo-β-Lactamase-Producing Pseudomonas aeruginosa. Infec Chemother. 2015; 47 (2): 81-97. Visualizado em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4495280/
- Lopes ACC et al. Fatores de risco para infecção por pseudomonas aeruginosa em relação à infecções hospitalares/Risk factors for pseudomonas aeruginosa infection in relation to hospital infections. Brazilian Journal of Development: 2020 6(1), 2121-2130. Visualizado em: file:///C:/Users/33822280259/Downloads/6119-16431-1-PB.pdf
- Campana EH et al. Carbapenem-resistant and cephalosporinsusceptible: a worrisome phenotype among Pseudomonas aeruginosa clinical isolates in Brazil. The Brazilian Journal of Infectious Diseases,2017: 21(1), 57-62. Visualizado em: https://www.scielo.br/pdf/bjid/v21n1/1413-8670-bjid-21-01-0057.pdf
- Iúdice TNS et al. Temporal evaluation of the pseudomonas aeruginosa resistance profile isolated from inpatients at a cancer hospital in Belem, Brazil, in 2017. Braz. J. Hea. Rev., Curitiba, v. 2, n. 4, p. 2453-2465, jul./aug. 2019. Visualizado em: file:///C:/Users/33822280259/Downloads/1800-4996-1-PB.pdf
- Santos SOD, Rocca SML, Hörner R. Colistin resistance in non-fermenting Gram-negative bacilli in a university hospital. Brazilian Journal of Infectious Diseases: 2016, 20: 649-650. Visualizado em: https://www.scielo.br/pdf/bjid/v20n6/1413-8670-bjid-20-06-0649.pdf
- Oliveira C P, Atta E H, Silva ARA. Infection with multidrug resistant gram negative bacteria in a pediatric oncology intensive care unit: risk factors and outcomes. Jornal de Pediatria:2015; 91: 435-441. Visualizado em: https://www.scielo.br/pdf/jped/v91n5/1678-4782-jped-91-05-00435.pdf
- Gonçalves IR et al. Carbapenem-resistant Pseudomonas aeruginosa: association with virulence genes and biofilm formation. brazilian journal of microbiology, v. 48, n. 2, p. 211-217, 2017. Visualizado em: https://www.scielo.br/pdf/bjm/v48n2/1517-8382-bjm-48-02-0211.pdf
- Morales-Espinosa R, et al. Fingerprint analysis and identification of strains ST309 as a potential high risk clone in a Pseudomonas aeruginosa population isolated from children with bacteremia in Mexico City. Frontiers in microbiology2017: 8: 1-12. Visualizado em: https://pubmed.ncbi.nlm.nih.gov/28298909/
- Ruiz - Garbajosa P, Cantón R. Epidemiology of antibiotic resistance in Pseudomonas aeruginosa. Implications for empiric and definitive therapy. Rev Esp de Quimioter, 2017: 30: 8 – 12. Visualizado em: https://pubmed.ncbi.nlm.nih.gov/28882007/
- Bédard E, Prévost M, Déziel E. Pseudomonas aeruginosa in premise plumbing of large buildings. MicrobiologyOpen, 2016: 5: 937-956. Visualizado em: https://pubmed.ncbi.nlm.nih.gov/27353357/
- Ayala AT et al. Emergencia de a-lactamasa AmpC plasmídica del grupo CMY-2 en Shigella sonnei y Salmonella spp. en Costa Rica, 2003-2015. Rev Panam Salud Publica v.40, n.1, p.70–75, 2016. Visualizado em: https://www.scielosp.org/pdf/rpsp/2016.v40n1/70-75
- Yousefi M. Current methods for the identification of carbapenemases. J of Chemotherapy, v. 28, n.1, p.1–19. 2016. Visualizado em: https://pubmed.ncbi.nlm.nih.gov/26256147/
- Danis-Wlodarczyk K et al. A proposed integrated 93 approach for the preclinical evaluation of phage therapy in Pseudomonas infections. Sc reports, v. 6, p.28115, 2016: https://www.nature.com/articles/srep28115
- Heggendornn LH, Gomes SWC, Silva NA, Varges RG, Póvoa HCC. Epidemiological profile and antimicrobial susceptibility of microorganisms isolated from nosocomial infections. Rev Saúde e Meio Amb, v.2, n.1, p. 25-48, 2016. https://desafioonline.ufms.br/index.php/sameamb/article/view/1733
- Gonçalves IR, Dantas RCC., Ferreira ML., Batistão DWDF., Gontijo-Filho PP., & Ribas (2017). Carbapenem-resistant Pseudomonas aeruginosa: association with virulence genes and biofilm formation. brazilian journal of microbiology, 48(2), 211-217: https://www.scielo.br/j/bjm/a/96CYzZmmFs3nQStx3bJ5SRk/?format=html&lang=en
- Kalluf KO., Arend LN., Wuicik TE., Pilonetto M., & Tuon FF. (2017). Molecular epidemiology of SPM-1-producing Pseudomonas aeruginosa by rep-PCR in hospitals in Parana, Brazil. Infection, Genetics and Evolution, 49, 130-133: https://www.sciencedirect.com/science/article/abs/pii/S1567134816305147
- Cacci LC, Chuster SG et al. Mecanismos de resistência a carbapenêmicos em isolados endêmicos de Pseudomonas aeruginosa após cepa produtora de metalo-β-lactamase SPM-1 em unidade de terapia intensiva de um hospital universitário no Mem Inst Oswaldo Cruz. Setembro de 2016. file:///C:/Users/33822280259/Downloads/admin,+art.655+BJD.pdf
- Lopes ACC., da Silva, CAL., de Oliveira JS., & Alves JTC. (2020). Fatores de risco para infecção por pseudomonas aeruginosa em relação à infecções hospitalares. Brazilian Journal of Development, 6(1), 2121-2130: https://brazilianjournals.com/ojs/index.php/BRJD/article/view/6119
- Campana EH et al. Carbapenem-resistant and cephalosporin-susceptible: a worrisome phenotype among Pseudomonas aeruginosa clinical isolates in Brazil. The Brazilian Journal of Infectious Diseases, 21(1), 57-62. 2017. https://pubmed.ncbi.nlm.nih.gov/27916604/
- Federico, , & Furtado, GH. Pseudomonas aeruginosa, and Klebsiella spp. in a teaching hospital in Brazil: a 10-year trend study. European Journal of Clinical Microbiology & Infectious Diseases, 37(11), 2153-2158. 2018: https://link.springer.com/article/10.1007/s10096-018-3352-1
- María C et al. Perfil de resistencia bacteriana en hospitales y clínicasen el departamento del Cesar (Colombia). Medicina & Laboratorio 2017; 23: 387-398. https://doi.org/10.36384/01232576.35
- Oliveira, FT et al. Microrganismos e Resistência Antimicrobiana em feridas complexas. Research, Society and Development, v. 10, n. 2, e10110212161, 2021. https://rsdjournal.org/index.php/rsd/article/view/12161
- Pires, BMFB et al. Análise microbiológica e capacidade de formação de biofilme bacteriano em cepas de Pseudomonas aeruginosa e Staphylococcus aureus encontrados em úlceras venosas tratadas com plasma rico em Univ Fed Flum, Niterói, RJ; 2018. https://app.uff.br/riuff/handle/1/11809
- Silva,V et al. Prevalence and susceptibility pattern of bacteria isolated from infected chronic wounds in adult patients.Rev Chil Infectol.35(2),155-162.10.4067/s0716-10182018000200155. 2018. https://europepmc.org/article/med/29912253
- Haalboom M et al. Culture results from wound biopsy versus wound swab: does it matter for the assessment of wound infection? Clinical Microbiology and Infection. 25, 629.e7e629.e12.10.1016/j.cmi.2018.08.012. 2019. https://pubmed.ncbi.nlm.nih.gov/30145403/
- Lima, JLC, Ximenes, RM, Macie MAV. Ocorrencia do gene blakpc em isolados clinicos de seudomonas aeruginosa oriundos do brasil. braz j infect dis. 2022;26(S1):101736 113. https://www.bjid.org.br/en-ocorrencia-do-gene-blakpc-em-articulo-S1413867021004219
- Álvarez-Otero, Judith. Et al. Resistencia a carbapenemas en Pseudomonas aeruginosa aisladas en urocultivos: prevalencia y factores de riesgo. Rev. Esp. Quimioter, v.30, n.3, p.195-200, 2017. https://dialnet.unirioja.es/servlet/articulo?codigo=6317082
- Lima, JLC et al. Análise da produção de biofilme por isolados clínicos de Pseudomonas aeruginosa de pacientes com pneumonia associada à ventilação mecânica. Rev Bras Ter Intensiva. 2017;29(3):310-316. https://www.scielo.br/j/rbti/a/rL8fFYzw8bDw6kfpxQch6CP/abstract/?lang=pt


